200多亿“救命钱”被追回!医保骗局太惊人
来源:中新经纬 2021-02-04 11:25:27
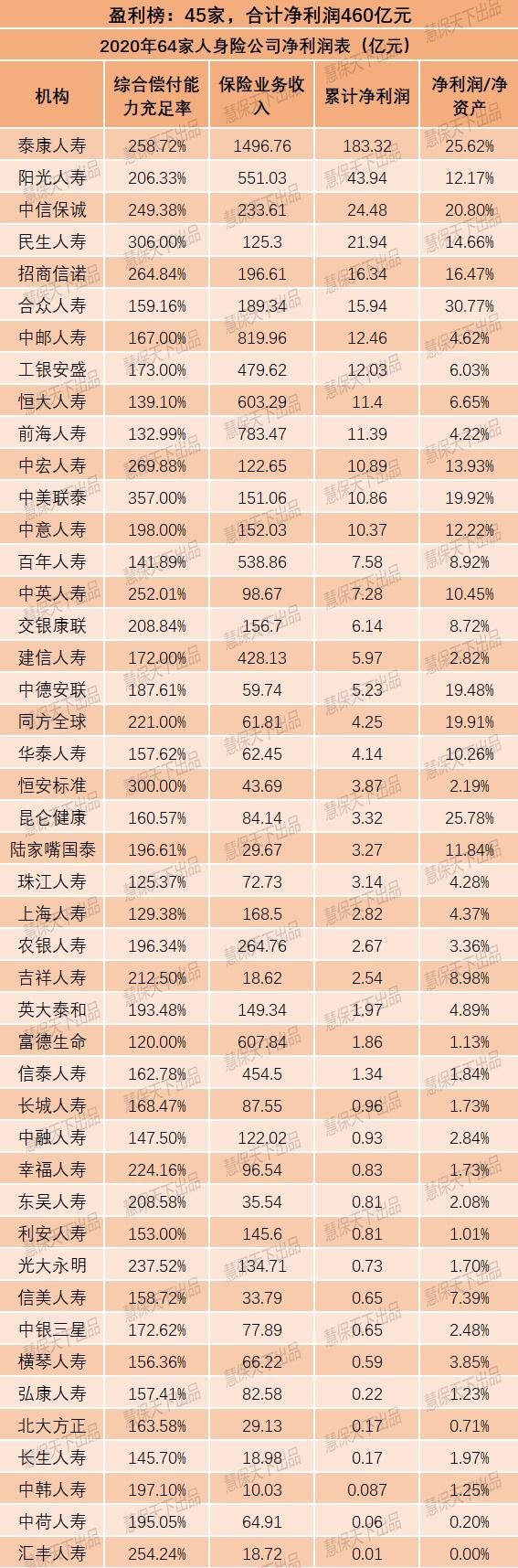
医保基金是人民群众的“看病钱” “救命钱”。国家医保局公布的信息显示,2020年,全国医保系统深入开展打击欺诈骗保专项治理和飞行检查,全年共处理违法违规医药机构39万家,追回医保资金223.1亿元。
欺诈骗取医保基金的花样有哪些?一些党员干部和公职人员在其中扮演了什么角色?针对医疗机构内外勾结欺诈骗保行为,如何建立和强化长效监管机制?
近日来,安徽省阜阳市医保局陆续通报了5起涉嫌欺诈骗保行为,太和县第五人民医院(北区)等4家医院被解除医保结算协议,多名责任医师受到严肃处理,违规金额被追回。案件移交公安机关处理。
通报中称:“经调查,太和县第五人民医院(北区)涉嫌存在‘包吃包住、免费体检、车接车送、降低入院标准’等诱导住院、虚假病历、冒名顶替、过度治疗、不合理用药等现象,康复医学科有减免患者医疗自付费用、补贴餐费现象,北区所有收治患者均有补贴餐费现象,涉及违规金额212.73万元。”日前,安徽省阜阳市医保局通报5起涉嫌欺诈骗保行为,太和县第五人民医院(北区)等4家医院被解除医保结算协议,多名责任医师受到严肃处理,违规金额被追回。案件移交公安机关处理。
骗保方式花样百出:“医生‘量身定做’假病历”“有人一年免费住院9次”
太和县多家医疗机构涉嫌骗保问题曝光后,中介搜罗人员住院、医院诱导患者住院、假患者领钱住院的灰色利益链也随之浮出水面。
据办案人员介绍,以往查处的案例显示,招揽的人员住院后,医院会通过替换药品、虚开理疗项目和次数以及挂床住院、虚假手术等多种方式获取非法利益。按照医保的相关规定,在参保人住院后,报销费用是由医院与医保管理部门结算,而虚假治疗得来的报销费用就会归入医院。
以太和县多家医疗机构涉嫌欺诈骗保问题为例,按照《安徽省统一城乡居民基本医疗保险和大病保险保障待遇实施方案(试行)》等有关规定,根据医院层级不同,城乡居民基本医疗保险的住院报销比例从70%至85%不等。
“事实上,医院的收入不止这一笔,通过替换药品、虚假手术所产生的剩余药品以及一次性医疗耗材会重新入库,这也是一笔不小的收入。”办案人员说,而这些不法收入中的一小部分就用来支付给中介和假患者。一个流程下来,医院、中介、假患者都捞到了油水,老百姓(行情603883,诊股)的医保基金却在兜兜转转中被骗走了。
不止如此,医疗保险体系涉及医疗服务供应方、医疗服务需求方以及医疗保险基金管理部门等多方主体,环节多、链条长,风险点多、监管难度大,全国各地都出现过不同花样的骗保行为。
2018年11月,辽宁省沈阳两家民营医院通过雇“病人”虚假住院、伪造病历来骗取医保基金被曝光;2019年3月,安徽省阜阳市阜阳双龙医院收买病人骗取医保基金案等8起案件被曝光;2020年7月,山西省运城仁爱医院通过挂床住院、虚记医疗服务费用骗取医保基金等5起案件被曝光。
“2020年以来,通过专项治理和飞行检查,发现了诸多医疗机构违规违法问题,涉及内外勾结骗取医保基金行为。”国家医保局基金监管司相关负责人介绍,比如医疗机构及其工作人员虚构医药服务,伪造医疗文书和票据,与参保人员共同骗保,或者医疗机构及其工作人员为参保人员提供虚假发票骗保,或者医疗机构及其工作人员为不属于医疗保障范围的人员办理医疗保障待遇骗保等等。
个别党员干部和公职人员参与其中,内外勾结骗取医保基金
柴多,青海省第五人民医院原院长,任职期间因患病治疗需注射依那西普药品。依那西普药品属于非医疗保险报销药品,且单支价格高。为了省钱,柴多想到了挂床住院与串换。据负责给柴多办住院手续的医院干部保健科主任谭某介绍,“我会给他(柴多)的住院医生说一声,院长要换药,所以住院医生开药时便会注意尽可能多开医保报销药,把比例开到最大。等该次住院开的药费差不多达到2万元,时间上也不允许再挂床的时候,就由我们科的人给他办理出院手续。”
通过将等额的医保报销药品和自费药品进行串换,截至2019年3月,柴多共使用自费药品109支,套取医保资金221270元。2020年,已被“双开”的柴多被判贪污罪、受贿罪,数罪并罚决定执行有期徒刑11年,并处罚金人民币60万元。
“党员领导干部和公职人员参与欺诈骗保既有诱导住院、虚构服务、串换项目、重复收费、伪造虚假票据报销、冒名就医、使用社保卡套现或套取药品、耗材倒买倒卖等与一般人员类似的方式,也有内部人员监守自盗、内外勾结等情形。”国家医保局基金监管司相关负责人介绍。
2019年,河南省永城市5名医保中心工作人员分别利用更改参保人员信息、办理或者注销正式和临时医保卡的职务便利,在短短数月时间内,先后将2011名暂停参保人员的信息修改到指定的医保卡内,伙同4家医保定点药店的老板,通过药店医保刷卡系统盗刷参保人员个人医保账户资金共计173万余元。
值得注意的是,党员领导干部和公职人员搞形式主义、官僚主义也有可能成为欺诈骗保的因素。2018年1月至2019年9月,山东省阳谷县某医院通过病历造假骗取医保基金。而该县医疗保障局两名干部在审核相关住院单据时,没有认真对待、不做深入调查,未能及时发现医院的病历造假行为,造成不良影响。最终,二人因为履职不到位受到处理。
监管体系不健全、部门联动有待加强,打击欺诈骗保需进一步加力
“2020年,国家医保局组织开展了对31个省区市和新疆生产建设兵团的91家定点医疗机构、56家经办机构、40家经办大病医疗保险的商业保险机构的监督检查,查出定点医疗机构涉嫌违规金额合计5亿多元。”国家医保局基金监管司负责人介绍。
“医院骗保屡禁不止的原因是多方面的,既有监管制度体系不健全、约束机制不完善等客观因素制约,也有参保群众和医保定点医院、定点药店主观认识方面的问题。”国家医保局基金监管司相关负责人介绍,医保基金监管点多面广,内容涉及医学、法律、审计等多个方面,加上监管法律基础较为薄弱,医疗机构逐利动机依然存在、部门联动有待加强等原因,医保欺诈骗保案件才会频频出现。
“要坚决查处医疗机构内外勾结欺诈骗保行为,建立和强化长效监管机制。”十九届中央纪委四次全会对查处欺诈骗保等问题作出要求。十九届中央纪委五次全会对持续纠治医疗领域腐败和作风问题作出部署。
去年3月,中共中央、国务院印发《关于深化医疗保障制度改革的意见》,明确提出医疗保障基金是人民群众的“保命钱”,必须始终把维护基金安全作为首要任务;7月9日,国务院办公厅印发《关于推进医疗保障基金监管制度体系改革的指导意见》,提出加快推进医保基金监管制度体系改革,构建全领域、全流程的基金安全防控机制;12月9日,国务院常务会议通过《医疗保障基金使用监督管理条例(草案)》,医保基金的使用及监管将迎来高规格的专项法规……一系列旨在确保医保基金安全的举措相继出台,推进医疗保障治理体系和治理能力现代化。
在严厉打击欺诈骗保行为、推动相关法律法规建设的同时,各地各级医保部门积极与纪检监察机关联动配合,在联合执法、案件移送、联合惩戒等方面取得了积极进展。
“近期,结合太和县部分定点医疗机构涉嫌欺诈骗保案件,我局会同国家卫健委联合组织开展关于开展定点医疗机构专项治理‘回头看’工作。”国家医保局基金监管司负责人介绍,利用春节前45天时间,集中开展打击“假病人”“假病情”的恶性欺诈骗保行为,坚决杜绝类似案件再度发生。